Área respiratoria
Según datos de la OMS, existen aproximadamente 210 millones de personas con EPOC, de las cuales 65 millones padecen EPOC moderada a grave, causando 3 millones de muertes a nivel mundial. (1),(3),(19) Se considera que en 2030 la EPOC será la tercera causa de muerte en el mundo. (1)
EPOC
La EPOC se define como una enfermedad frecuente, prevenible y tratable, caracterizada por síntomas respiratorios persistentes y la limitación del flujo de las vías respiratorias como resultado de los cambios alveolares y/o las vías respiratorias causados por una exposición significativa a partículas y gases nocivos (2)
La EPOC tiene un gran impacto, tanto en las personas como en la sociedad.
Además de la incapacidad y la mortalidad prematura asociada a la enfermedad, la EPOC está asociada a una utilización significativa de los medios sanitarios y la hospitalización debido a las exacerbaciones (1),(3),(4) El coste de la EPOC es más que financiero, ya que afecta a la calidad de vida de los enfermos y puede tener un impacto perjudicial sobre su salud mental (1),(2),(3) . Se prevé que la prevalencia de la EPOC aumentará en los próximos decenios. (2),(5)
Factores de riesgo (2)
- TABAQUISMO
- Exposición a gases, polvo o productos químicos contaminantes
- Historial familiar (raro y más frecuente en personas de ascendencia europea)
- Desarrollo deficiente de los pulmones (disminución de la función pulmonar)
- Nutrición y situación socioeconómica
- Infecciones respiratorias (en la infancia)
¿Cómo causa la EPOC la limitación del flujo de aire?
La limitación del flujo de aire característica de la EPOC está provocada por el estrechamiento y/o la obstrucción de las vías respiratorias, la pérdida de la retracción elástica, o ambos (6).
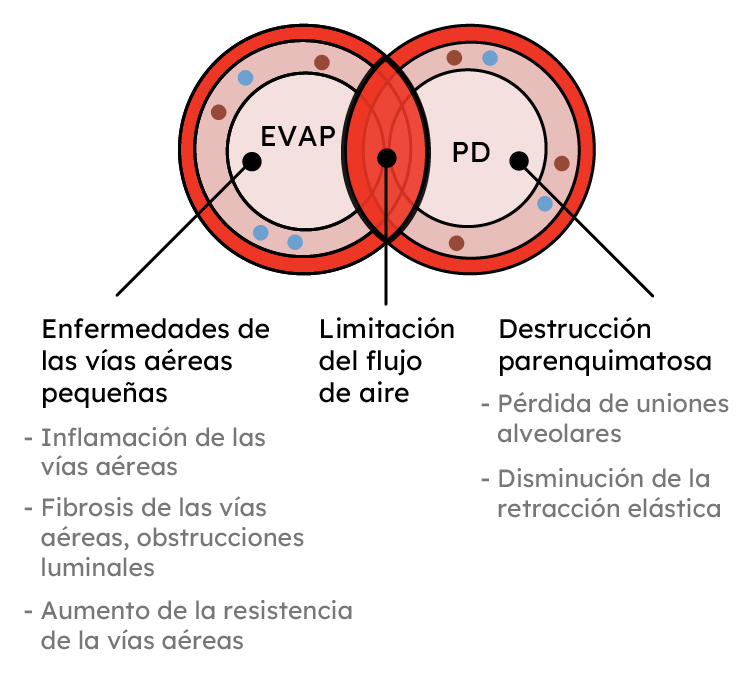
Adaptado de 6
Síntomas
- La disnea es el síntoma distintivo de la EPOC. Suele ser persistente y progresiva – también conocida como falta de aire (7)
- Tos crónica (7)
- Respiración sibilante (7)
¿Qué es una exacerbación? (8)
- Se trata de un agravamiento agudo de síntomas
- Aumento de falta de aire durante actividades diarias normales, con el consiguiente incremento del uso de la medicación habitual y/o de la necesidad de medicación.
- Producción de expectoración, que puede volverse más frecuente de lo normal para el enfermo o ser viscosa;
- Tos que puede producirse debido a un aumento de la expectoración
Impacto de las exacerbaciones
- Aumento de la inflamación de la vía aérea (8)
- Disminución de la calidad de vida (8)
- Aumento del índice de mortalidad (8)
- Pérdida rápida de la función pulmonar (8)
Patologías asociadas (9)
- Enfermedades cardiovasculares (10),(11)
- Diabetes (12),(13)
- Depresión (14)
- Osteoporosis (14),(15)
- Cáncer de pulmón (16)
- Pérdida de peso (17)
Diagnóstico (19)
El diagnóstico clínico de la EPOC se debe considerar en cualquier enfermo que tenga:
- Disnea, tos crónica o producción de expectoración
Se requiere la medición del flujo de aire por espirometría (2)
- Obstrucción al flujo de aire, por alteración espirométrica (relación FEV1/FVC inferior a 0,70 tras la broncodilatación) (19)

Adaptado de 19
¿Cómo se evalúan los síntomas?
- Escala de disnea modificada del Medical Research Council (mMRC): evalúa la intensidad de la disnea, en un rango de cero a cuatro.(2)
- Cuestionario de prueba de evaluación de la EPOC (CAT): mide el impacto de la EPOC en la calidad de vida.(2)
- Cuestionario clínico de EPOC (CCQ): mide el estado funcional, los síntomas y el estado mental), relacionado con las personas con EPOC.(2)
- Cuestionario sobre dificultad para respirar con las actividades diarias (SOBDA) (18)
Objetivos del tratamiento
1. Reducir los síntomas existentes (2):
- Aliviar los síntomas;
- Mejorar la tolerancia al ejercicio físico;
- Mejorar el estado de salud.
2. La reducción del riesgo futuro consiste (2):
- Prevenir el avance de la enfermedad;
- Prevenir y tratar las exacerbaciones;
- Reducir la mortalidad.
Tratamiento
Las principales medidas terapéuticas son (2):
- Dejar de fumar
- Fármacos - Broncodilatadores (utilizados según la gravedad de la enfermedad y la presencia o no de exacerbación)
- Rehabilitación respiratoria
- Oxigenoterapia
- Nutrición y estilo de vida adecuados
Abreviaturas:
EPOC Enfermedad Pulmonar Obstructiva Crónica
OMS Organización Mundial de la Salud
FEV1 Volumen espiratorio forzado en el 1er segundo
FVC Capacidad Vital Forzada
GOLD – Global Initiative for Chronic Obstructive Lung Disease
mMRC – Modified Medical Research Council dyspnea scale
CAT – Scores de COPD assessment test
CCQ – Clinical COPD Questionnaire
SOBDA – Shortness of Breath with Daily Activities Questionnaire
Medinfar-2020-05-FL-02 elaborado en abril 2020
